
Inhalatiemedicijnen bij astma
Voor de behandeling van (ernstig) astma zijn de basis inhalatiemedicijnen heel belangrijk. Deze zijn grofweg in te delen in twee soorten medicijnen: luchtwegbeschermers en luchtwegverwijders.
Als astmapatiëntenvereniging krijgen we vaak vragen over het gebruik van inhalatiemedicatie. Op deze pagina vind je informatie over de werking, het effect en de bijwerkingen van luchtwegbeschermers en luchtwegverwijders. Ook leggen we uit hoe combinaties van verschillende soorten luchtwegmedicatie werken, wat de verschillen zijn, en hoe je zorgt voor het juiste gebruik van je inhalator.
Je kunt nu ook het webinar Astma & Inhalatiemedicatie terugkijken. In dit webinar leggen we kort de theorie uit, laten we in het echt zien hoe verschillende inhalatoren werken en beantwoorden we een hele reeks vragen van jullie. Ook als je denkt: “Dit weet ik allemaal al”, is het interessant om te checken of je techniek nog klopt en of het misschien nóg beter kan. Je kijkt het webinar hier terug.
Wat zijn inhalatiemedicijnen bij astma?
Inhalatiemedicijnen zijn middelen die je inademt, direct naar je longen. Ze werken sneller en effectiever dan pillen, omdat ze precies daar terechtkomen waar de klachten ontstaan, namelijk in je longen.
Er zijn twee hoofdgroepen:
- Luchtwegbeschermers (ontstekingsremmers / ICS)
- Luchtwegverwijders (kortwerkend en langwerkend)

Luchtwegbeschermers (ontstekingremmers /ICS) bij astma
Hoe werken luchtwegbeschermers?
Deze medicijnen bevatten inhalatiecorticosteroïden (ICS) die de ontsteking in de luchtwegen remmen. Naast dat deze inhalatiemedicijnen de ontstekingen in de luchtwegen remmen, beschermen ze de luchtwegen tegen de gevoeligheid voor prikkels die bij iemand benauwdheid veroorzaken. Hierdoor zal de conditie van de longen verbeteren en zal het aantal longaanvallen (astma-aanvallen) verminderen. De werkzame stof van deze medicijnen bestaat uit corticosteroïden.
Voorbeelden van luchtwegbeschermers zijn
- beclometason
- budesonide
- ciclesonide
- fluticason
Wanneer merk je effect van luchtwegbeschermers?
Het duurt meestal enkele dagen tot weken voordat je merkt dat de luchtwegbeschermer werkt. Het is belangrijk deze medicijnen elke dag te gebruiken, ook als je geen klachten hebt. Zo blijven de luchtwegen beschermd.
Samen met je behandeld zorgverlener bekijk je welke dosering en hoeveelheid er nodig is voor de bescherming van jouw luchtwegen. Ook welke type ontstekingsremmer bij jou het beste effect heeft, bepaal je samen met je behandeld zorgverlener. Stop of wijzig nooit je astmamedicijnen zonder overleg met je zorgverlener.
Wat kunnen bijwerkingen zijn van luchtwegbeschermers?
De meest voorkomende bijwerkingen van luchtwegbeschermers zijn keelpijn, heesheid en een schimmelinfectie in de mond (spruw). Je kunt deze bijwerkingen meestal voorkomen of verminderen door de juiste inhalatietechniek te gebruiken. Je apotheker of behandelend zorgverlener kan je daarbij helpen. Spoel na het inhaleren altijd je mond en spuug het water uit. Het kan ook helpen om het medicijn vlak voor het eten in te nemen.
Heb je toch veel last van bijwerkingen? Bespreek dit dan met je arts of apotheker. Soms is een andere inhaler of dosering geschikter.
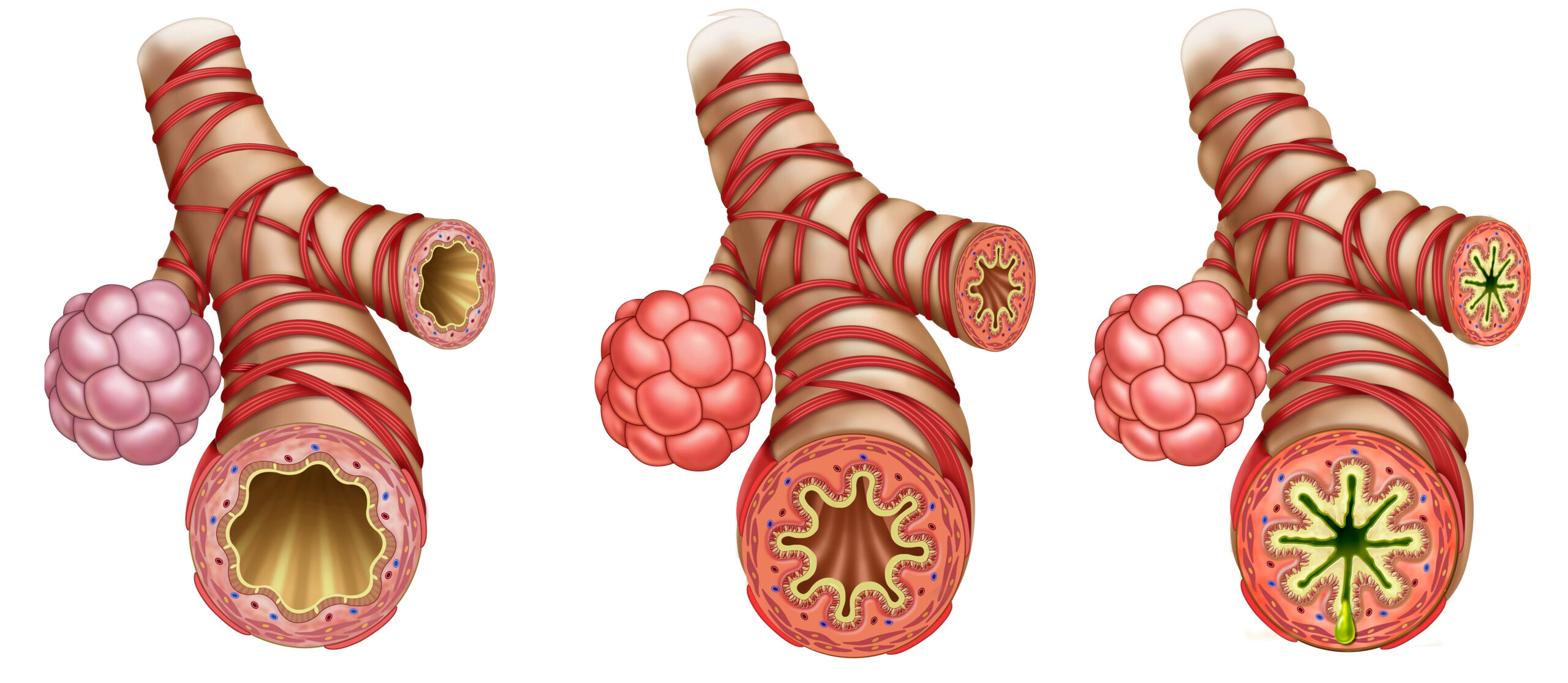
Luchtwegverwijders (kortwerkend en langwerkend) bij astma
Wat doen luchtwegverwijders en hoe helpen ze?
Bij astma trekken spiertjes rondom je luchtwegen samen. Hierdoor worden de luchtwegen vernauwd en wordt je benauwd. Luchtwegverwijders laten deze spiertjes ontspannen, zodat je weer beter kunt ademen. Ze pakken de ontsteking zelf niet aan, daarvoor zijn de luchtwegbeschermers.
Er zijn 2 groepen luchtwegverwijders:
- De kortwerkende luchtwegverwijders (ook wel SABA genoemd).
- De langwerkende luchtwegverwijders (ook wel LABA genoemd).
Wat zijn kortwerkende luchtwegverwijders bij astma?
Kortwerkende luchtwegverwijders (SABA) werken snel. Meestal binnen een paar minuten. De werking houdt enkele uren aan. Ze zijn bedoeld om een plotselinge aanval van benauwdheid te stoppen. Sommige van deze luchtwegverwijders helpen ook om de slijmvorming in de luchtwegen te verminderen.
Deze luchtwegverwijders worden daarnaast vaak gebruikt bij inspanningsastma. In dat geval neem je ze meestal 10 tot 15 minuten voor het sporten of een andere inspanning.
Voorbeelden van kortwerkende luchtwegverwijders zijn:
- ipratropium
- salbutamol
- terbutaline
- combinatie van ipratropium met fenoterol
Als je merkt dat je vaker dan twee keer per week deze luchtwegverwijders nodig hebt, kan dat een signaal zijn dat je astma niet goed onder controle is. Dit vergroot de kans op een longaanval (astma-aanval). Bespreek je gebruik van de kortwerkende luchtwegverwijders met je behandelend zorgverlener. Mogelijk zijn er andere astmamedicijnen die beter voor je werken.
Wat zijn langwerkende luchtwegverwijders bij astma?
Langwerkende luchtwegverwijders (LABA’s) werken minder snel dan de kortwerkende luchtwegverwijder. Meestal binnen tien minuten tot een uur. De werking houdt echter veel langer aan, namelijk tussen de 12 en 24 uur. Ook deze luchtwegverwijder ontspannen de spiertjes rondom de luchtwegen en sommige verminderen daarnaast de slijmvorming.
Voorbeelden van langwerkende luchtwegverwijders zijn:
- formoterol
- salmeterol
- tiotropium
Wat zijn de bijwerkingen van luchtwegverwijders?
De meest voorkomende bijwerkingen van luchtwegverwijders zijn trillende handen, een onrustig of zenuwachtig gevoel en hartkloppingen. Deze klachten kunnen vervelend zijn, maar zijn meestal niet schadelijk voor je gezondheid. Houd je toch veel last? Bespreek dit dan met je behandeld arts. Soms is een ander medicijn of een lagere dosering mogelijk.
Combinaties van luchtwegmedicijnen bij astma
Er zijn inhalatoren die zowel een luchtwegbeschermer als luchtwegverwijder bevatten. Het voordeel hiervan is dat je maar één inhalator nodig hebt
Voorbeelden van combinatie luchtwegmedicatie:
- formoterol/ beclometason (voorbeeld merknaam Foster)
- formoterol/ budesonide (voorbeelden merknamen Airbufo Forspiro, Bufoler, DuoResp Spiromax en Symbicort)
- salmeterol/ fluticason (voorbeeld merknamen Seretide, Salflutin, Salfuler, Neutec, Airflusal Forspiro en Aerivio Spiromax)
- formoterol/ fluticason (voorbeeld merknaam Flutiform)
Wat zijn de verschillende toedieningsvormen van inhalatiemedicijnen bij (ernstig) astma?
Inhalatiemedicijnen zijn te inhaleren met een puffer. Er bestaan grofweg twee soorten puffers:
- de poederinhalator
- de dosisaerosol
Hoe werkt een poederinhalator?
Een poederinhalator is een apparaatje dat poeder bevat dat je inhaleert. Soms zit er een voorraad doseringen in, soms moet je een losse capsule met poeder in de inhalator plaatsen en openprikken voordat je inhaleert.
Voor een poederinhalator is meestal een krachtige, snelle inademing nodig. Dit zorgt ervoor dat het medicijn goed in de longen terechtkomt. Je zorgverlener of apotheker leert je precies hoe je dit moet doen.
Op de webinarpagina Astma & Inhalatiemedicatie lees je bij de aanvullende informatie stapsgewijs hoe je de poederinhalator gebruikt. Ook laat Walter, verpleegkundig specialist, in het webinar duidelijk zien hoe je de poederinhalator juist gebruikt.
Let op! Een poederinhalator bevat vaak lactose als hulpstof. Als je lactose-intolerant bent, is het gebruik van een poederinhalator meestal veilig. Bij een ernstige koemelkeiwitallergie is het raadzaam om dit met je behandelend arts of apotheker te overleggen. Zij kunnen een alternatief adviseren, zoals een dosisaerosol (die geen lactose bevat) of een lactosevrije poederinhalator.

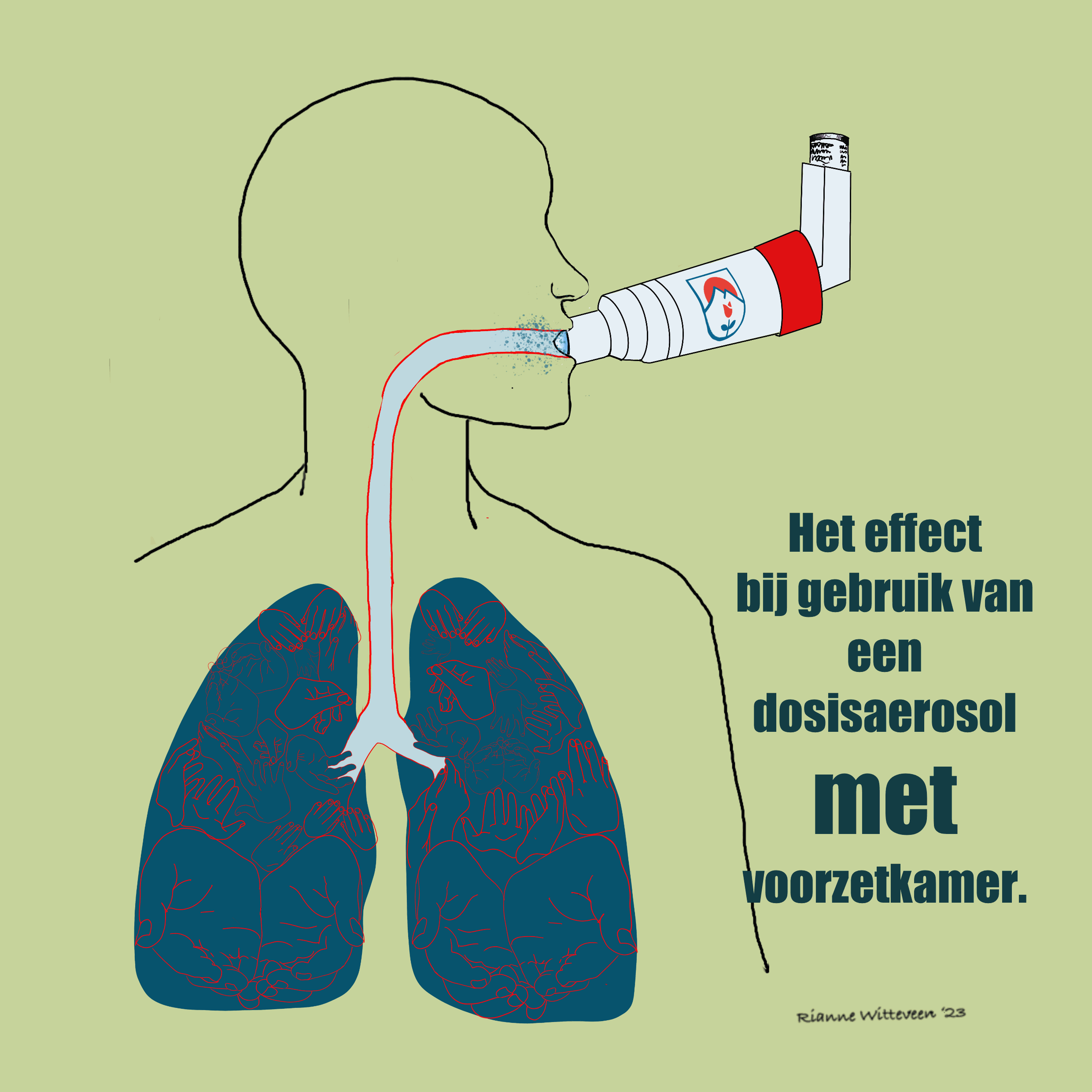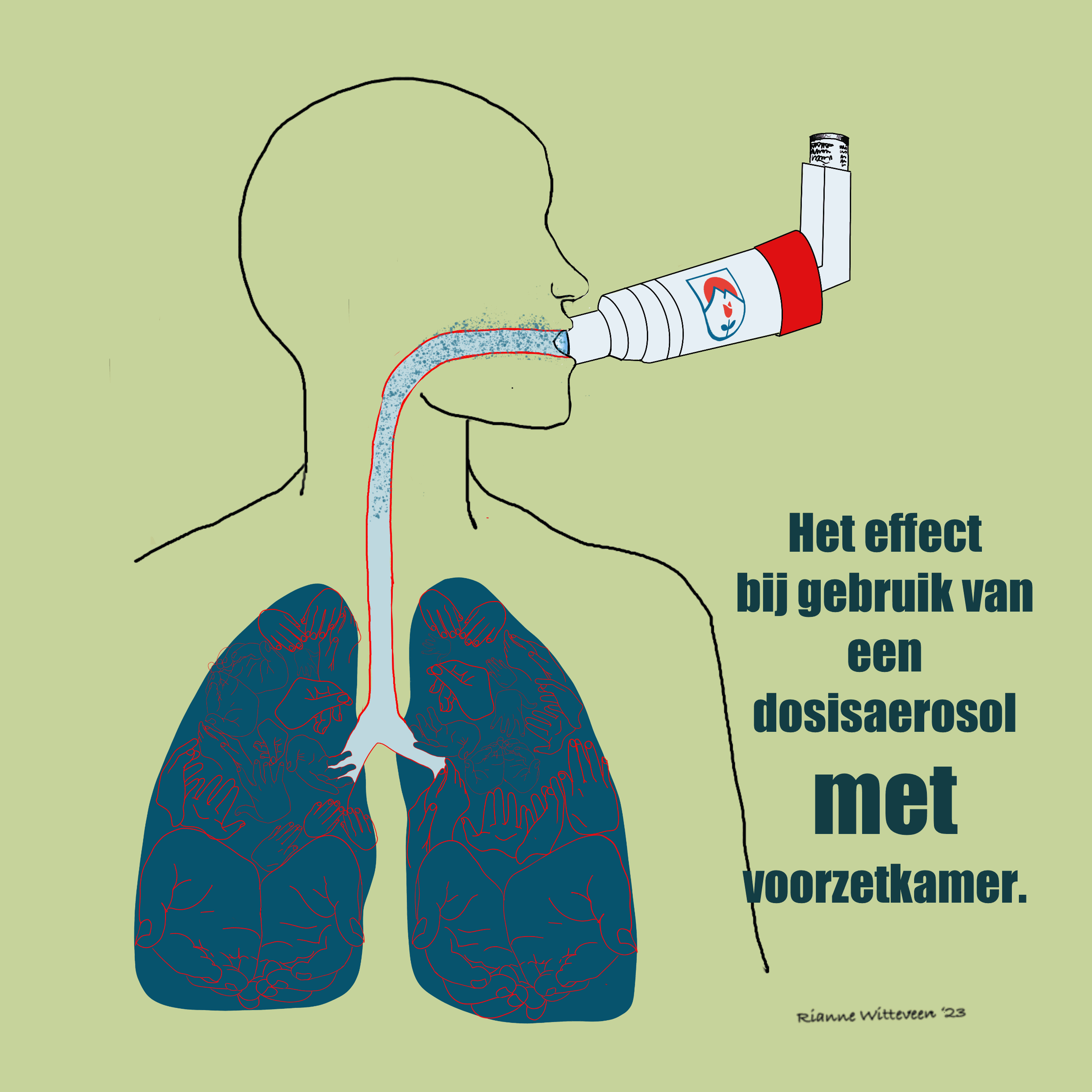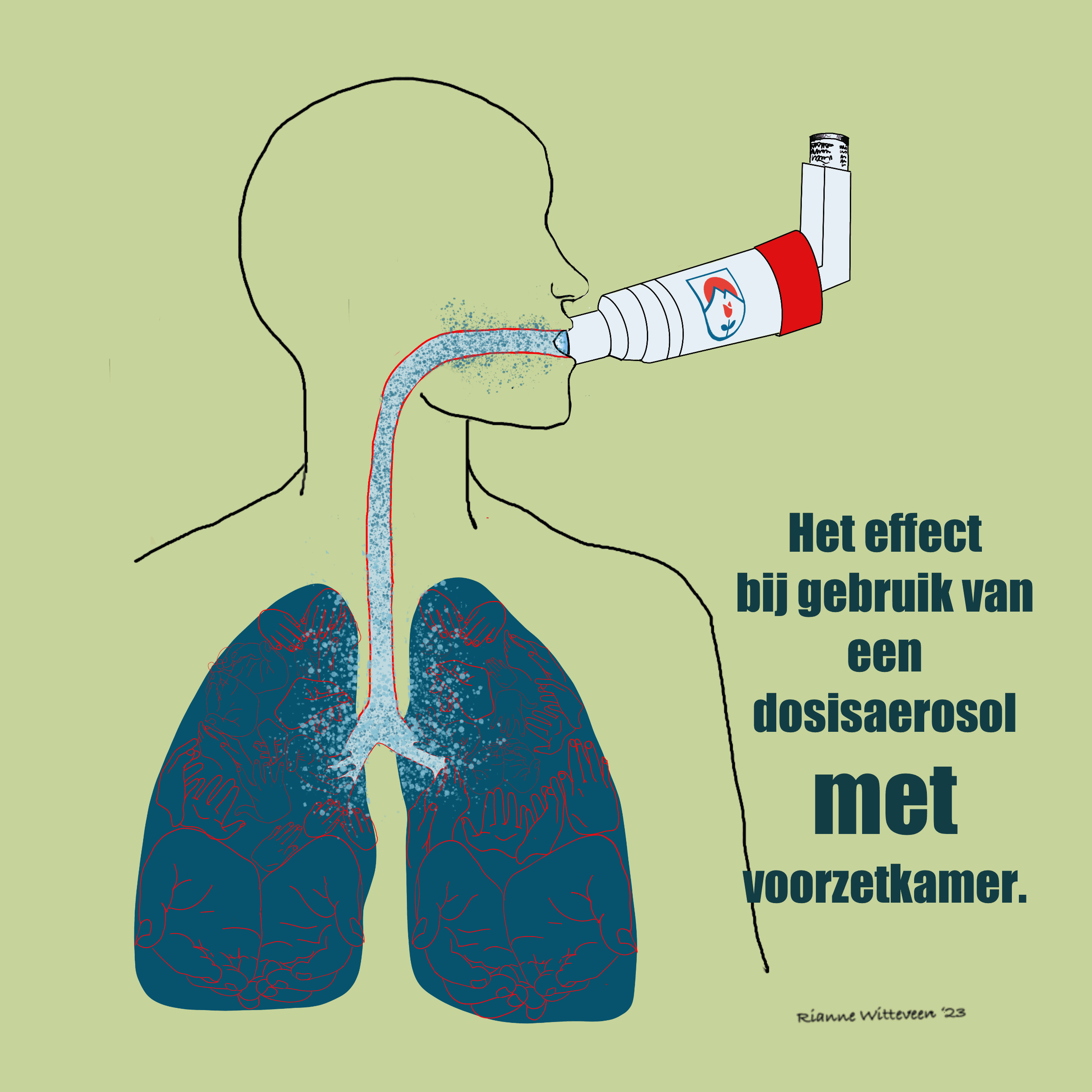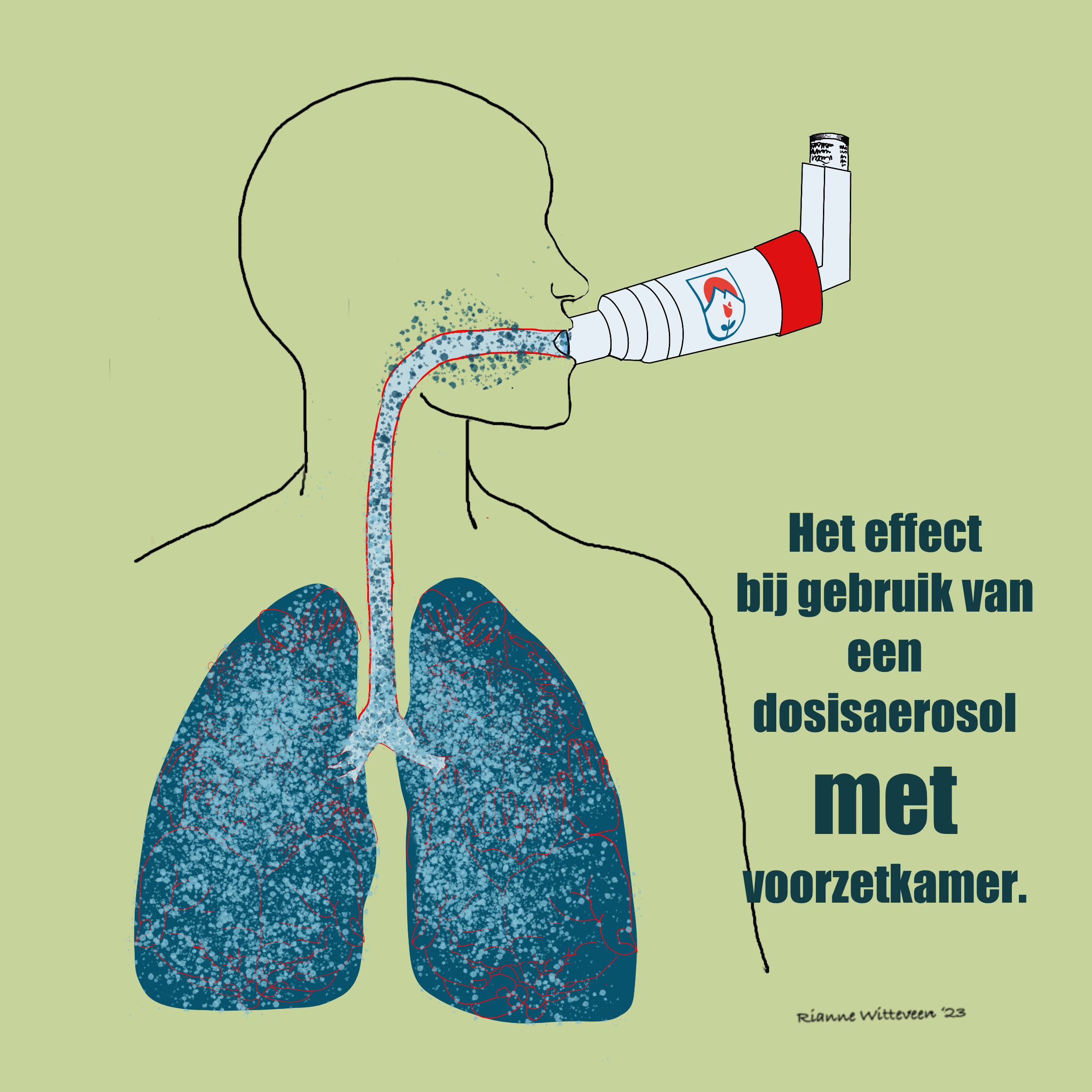
Hoe werkt een dosisaerosol?
Een dosisaerosol is een spuitbusje met een vast aantal doseringen. Je gebruikt deze altijd in combinatie met een voorzetkamer: een hulpstuk waarin je de puffer plaatst.
Het voordeel hiervan is dat je minder kracht nodig hebt om het medicijn in te ademen. Je ademt meestal een paar keer rustig in door de voorzetkamer, waardoor het medicijn beter in de longen komt.
Ook voor de dosisaerosol lees je op de webinarpagina Astma & Inhalatiemedicatie bij de aanvullende informatie stapsgewijs hoe je de dosisaerosol gebruikt. Ook laat Walter, verpleegkundig specialist, in het webinar duidelijk zien hoe je de dosisaerosol juist gebruikt.
Wat zijn de belangrijkste verschillen tussen een poederinhalator en een dosisaerosol?
Verschillen tussen een poederinhalator en een dosisaerosol
(Let op: dit kan ook variëren per voorgeschreven puffer/medicijn/merk)
- Een dosisaerosol moet altijd in combinatie met een voorzetkamer gebruikt worden. Een poederinhalator heeft dit niet.
- Voor een poederinhalator heb je vaak een krachtigere inademingsstroom nodig, bij een dosisaerosol moet je vaak juist een paar keer rustig inademen. Maar let op: Je moet altijd zo volledig mogelijk inhaleren. Het is afhankelijk van de interne weerstand van de inhalator of het inhaleren soms krachtig moet of juist rustig.
- Bij een dosisaerosol moet je vooraf de puffer schudden, bij een poederinhalator moet je soms meer handelingen verrichten om het medicijn gebruiksklaar te maken.
- Goede hand-adem coördinatie is nodig bij een dosisaerosol. Bij poederinhalator is dit minder van invloed.
Let op: dit kan per merk en type inhalator verschillen. Volg altijd de instructies van je arts of apotheker.
Hoe zorg je voor juist inhalatorgebruik?
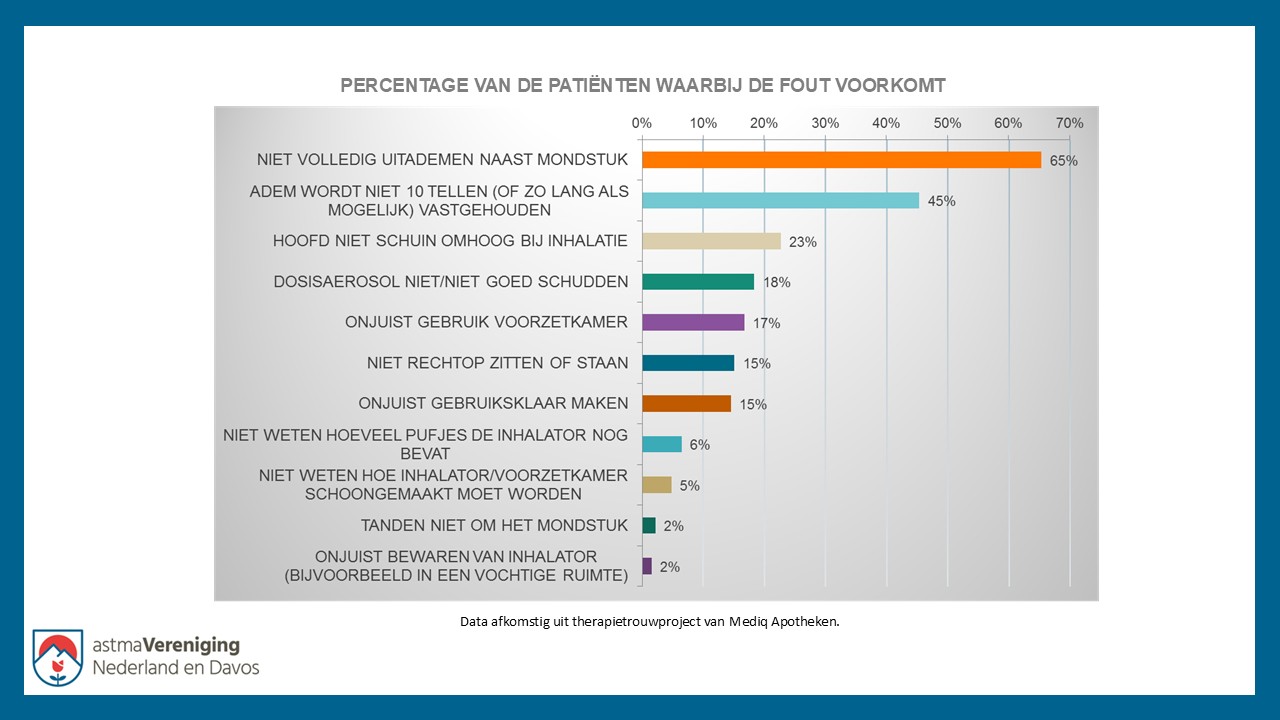
Een inhalatiemedicijn werkt alleen optimaal als je het op de juiste manier gebruikt. Uit onderzoek blijkt dat maar liefst 70% van de mensen hun inhalator niet helemaal correct gebruikt. Daardoor werkt het medicijn minder goed. Te vaak of onjuist gebruik kan leiden tot slechtere astma controle.
Gevolgen van deze fouten
Slecht inhaleren heeft twee gevolgen: het medicijn werkt minder goed en je krijgt juist meer bijwerkingen. Als je niet goed inhaleert, komt het middel niet diep genoeg in de longen. Dan blijven astma klachten zoals benauwdheid, piepen, hoesten en slijm bestaan of worden erger. Mensen denken dan vaak dat het middel niet helpt en gebruiken het minder trouw, waardoor het risico op opvlammingen, extra noodmedicatie, prednison en soms zelfs een ziekenhuisopname toeneemt. Op de lange termijn kan dat blijvende longschade geven.
Tegelijk kan een slechte techniek juist méér bijwerkingen geven, omdat het medicijn in de keel en mond blijft hangen in plaats van in de longen. Dat kan heesheid, spruw (schimmel in de mond), een droge mond en, bij sommige poederinhalatoren, zelfs meer kans op gaatjes geven als je niet nagespoeld hebt. Ook kunnen sommige luchtwegverwijders dan hartkloppingen en een opgejaagd gevoel geven. Kortom: fout inhaleren is dubbel ongunstig, want het geeft minder effect en meer last.
Controle van je inhalatietechniek
Controleer daarom regelmatig, bijvoorbeeld jaarlijks, je inhalatietechniek bij:
- je apotheker
- praktijkondersteuner bij de huisarts
- longverpleegkundige
Ook als je al jarenlang dezelfde inhalator gebruikt, kan een kleine fout er ongemerkt insluipen.
Op www.inhalatorgebruik.nl vind je duidelijke uitleg, handige instructievideo’s en tips over het juiste gebruik van jouw type inhalator en het schoonmaken en onderhoud ervan.

Wat zijn luchtwegbeschermers?
Luchtwegbeschermers zijn ontstekingsremmers en bestrijden de ontstekingen in de luchtwegen. Deze worden ook wel inhalatiecorticosteroïden (ICS) genoemd. Naast dat deze inhalatiemedicijnen de ontstekingen in de luchtwegen bestrijden, beschermen ze de luchtwegen tegen de gevoeligheid voor prikkels die bij iemand benauwdheid veroorzaken.
Wat zijn de meest voorkomende bijwerkingen van luchtwegbeschermers?
De meest voorkomende bijwerkingen bij het gebruik van luchtwegbeschermers zijn keelpijn, heesheid en schimmelinfecties in de mond. Deze zijn te voorkomen of verminderen door de juiste inhalatietechniek te leren (met hulp van je zorgverlener of apotheker) en door je mond te spoelen na het gebruik van de puffer.
Wat zijn luchtwegverwijders?
Bij astma treedt er een verkramping op van de spiertjes rondom je luchtwegen. Hierdoor worden de luchtwegen vernauwd. Luchtwegverwijders zijn medicijnen die deze spiertjes laten ontspannen, zodat de luchtwegen weer meer open staan. Daardoor voel je, je minder benauwd en kun je weer makkelijker ademen.
Wat zijn de meest voorkomende bijwerkingen van luchtwegverwijders?
De meest voorkomende bijwerkingen van luchtwegverwijders zijn trillende handen, een onrustig gevoel en hartkloppingen. Deze bijwerkingen kunnen vervelend zijn, maar zijn niet schadelijk voor je gezondheid. Blijf je er veel last van houden, bespreek dit dan met je zorgverlener.
Waarom is het belangrijk om minimaal één keer per jaar je inhalatorgebruik te laten controleren?
Voor een optimale werking van de voorgeschreven inhalatiemedicijnen, is het belangrijk dat de medicijnen op de juiste manier worden geïnhaleerd. Je zorgverlener en apotheker geven je hier de juiste instructies voor. Uit onderzoek blijkt dat 70% van de mensen die inhalatiemedicijnen gebruiken dit niet op de juiste manier doen. Hierdoor werken de medicijnen bij hen minder effectief.




