
Kinderen van 6-12 jaar met astma op de BSO
Ben je pedagogisch mederwerk op de BSO en heb je een kind met astma op de groep, dan kan dat vragen op roepen. Op deze pagina lees je meer over astma bij kinderen en tips over hoe om te gaan met een kind met astma op de BSO.
Ben je pedagogisch medewerker op de BSO en heb je een kind met astma op de groep, dan kan dat vragen oproepen. Op deze pagina lees je meer over astma bij kinderen en tips over hoe om te gaan met een kind met astma op de BSO.
Astma is een chronische ziekte van de luchtwegen. Als je ademhaalt gaat de lucht via je luchtpijp naar je longen. Je luchtpijp en longen bestaan uit vertakkingen die steeds kleiner en dunner worden. We noemen dit de bronchiën. Aan de uiteinden hiervan bevinden zich kleine blaasjes. Via die blaasjes wordt de zuurstof die je inademt opgenomen in je bloed en zo naar je organen gebracht. Aan de binnenkant van de bronchiën zit slijmvlies. Bij iemand met astma is dit slijmvlies vaak chronisch ontstoken en zijn de bronchiën veel gevoeliger dan bij iemand die geen astma heeft. Dit houdt in dat het slijmvlies en de spierlaag om de bronchiën heen snel kunnen reageren op prikkels van buitenaf. De luchtweg vernauwt zich dan doordat de spierlaag zich abnormaal samen kan trekken, het slijmvlies kan gaan zwellen en/of er extra slijm aangemaakt kan worden. Op de afbeelding hiernaast zie je een normale luchtweg en de versmalling van de luchtwegen door extra slijm en spiersamentrekkingen.
De diagnose astma kan worden gesteld vanaf +/- 6 jaar. Ook daarvoor kunnen kinderen al benauwdheidsklachten hebben. Wil je meer weten over benauwdheidsklachten bij jonge kinderen? Kijk dan hier. Meer informatie over astma bij kinderen vind je hier.
Een kind met astma op de BSO kan soms extra zorg nodig hebben. Dit kan zijn omdat er medicijnen gegeven moeten worden of omdat prikkels ook op de BSO zoveel mogelijk vermeden moeten worden om astmaklachten te voorkomen. Daarnaast kan het contact met de ouder(s) van het kind wat intensiever zijn en kan het nodig zijn aan de andere kinderen op de BSO uit te leggen wat astma is en wat dat voor gevolgen voor het betreffende kind heeft. Een kind met astma op de groep kan ook veel vragen bij je oproepen als pedagogisch medewerker. Want hoe zie je of een kind het benauwd heeft? Wanneer geef je medicijnen? En hoe werken die medicijnen? Om jou als pedagogisch medewerker hier extra houvast in te bieden, vind je op deze pagina veel informatie over waar rekening mee te houden als je een kind met astma op de BSO hebt. Daarnaast vind je op deze pagina een heleboel tips, die je op weg kunnen helpen. Bij vragen en/of opmerkingen mag je altijd contact met ons opnemen.
Hoe herken je een toename van benauwdheidsklachten en/of astmaklachten bij een kind?
Kinderen in de leeftijd van 4-12 jaar kunnen vaak zelf al goed aangeven of ze benauwd zijn of dat andere klachten toenemen. Het is echter ook fijn als je als pedagogisch medewerker een toename van klachten kunt signaleren. Je kunt letten op de volgende klachten:
- Benauwdheid, dit kun je herkennen aan:
- Veel sneller ademen dan normaal, ook bij rustig zitten of liggen.
- Slechts een paar woorden kunnen zeggen tussen twee ademteugen.
- Het intrekken van de spieren van de borstkas bij het ademen.
- (Soms) het meebewegen van de neusvleugels bij het ademhalen.
- Snel kortademig zijn, bijvoorbeeld bij flinke inspanning (zoals druk spelen, springen of rennen).
- Veel hoesten, slijm op hoesten.
- Een piepend, brommend, zagend of pruttelend geluid bij het ademhalen
- Snel uitgeput zijn, vermoeidheid
Het verschilt per kind welke klachten bij hem/haar het meest aanwezig zijn. Bespreek dit met het kind en zijn/haar ouder(s)/opvoeder(s).

Prikkels die benauwdheids- of astmaklachten kunnen veroorzaken
Het luchtwegslijmvlies bij een kind met benauwdheidsklachten of astma is extra snel geïrriteerd. Die irritatie wordt uitgelokt door prikkels. Prikkels kunnen allergisch en niet-allergisch van aard zijn.
Niet-allergische prikkels
Niet-allergische prikkels kunnen bijvoorbeeld zijn:
- Verkoudheid/virussen
- Het weer
- Mist, vocht, regen en kou
- Veranderingen in het weer
- Sterke temperatuurwisselingen
- Stoffige omgevingen
- Rook, zoals tabaksrook, houtsrook van kachels of vuurkorven en bak- en braadlucht
- Schimmels
- Sterke geuren, denk hierbij aan parfum, deodorant, schoonmaakmiddelen, wasverzachter, haarlak en andere verzorgingsproducten
- Stress/emoties
- Flinke fysieke inspanning
Allergische prikkels
Veelvoorkomende allergieën bij kinderen zijn:
- Huisstofmijt
- Huisdieren, zoals honden, katten en knaagdieren
- Pollen van bomen en grassen
- Voedselallergieën (veelvoorkomend: koemelk, ei en pinda’s/noten)
Soms komen allergenen ook indirect binnen, bijvoorbeeld via kleding van huisdierbezitters of door open ramen tijdens het pollenseizoen.
Waar je misschien niet aan denkt bij allergieën:
- Kinderen kunnen ook allergisch zijn voor (echte) kerstbomen. Kies je daarom voor een neppe variant, bedenk je dan dat deze veel stof kunnen bevatten.
- Bloemen en bijvoorbeeld paastakken kunnen ook voor allergische reacties zorgen.
- Pollen van bomen en grassen komen binnen door open ramen en deuren. Is een kind daar erg allergisch voor, dan kan dit de astmaklachten verergeren.
- De allergenen die huisdieren verspreiden, kunnen ook aan kleding zitten en op die manier voor het verergeren van astmaklachten zorgen. Heb je als medewerker een huisdier, sta daar dan even bij stil als je een kind op de BSO hebt met een allergie voor dat type huisdier.
- Heb je een kind met een voedselallergie op je groep? Vraag dan aan de ouder(s)/opvoeder(s) of het kind er ook last van heeft als andere kinderen het in zijn/haar nabijheid eten. Soms kunnen alleen al sporen van een bepaald allergeen astmaklachten verergeren.
- Wordt er bij jou op de BSO getrakteerd door andere kinderen? Zorg er dan voor dat er ook als een kind een voedselallergie heeft, altijd iets lekker is voor hem/haar. Dit doe je bijvoorbeeld door de ouder(s)/opvoeder(s) te vragen om een trommeltje met lekkers achter te laten voor het kind waar je altijd iets uit kunt halen als dat nodig is.

Hoe vermijd je prikkels die benauwdheids- of astmaklachten bij kinderen verergeren?
Om benauwdheids- of astmaklachten zoveel mogelijk te voorkomen is het belangrijk om de prikkels die de klachten bij een kind verergeren, zoveel mogelijk te vermijden. Zowel thuis, als in de kinderopvang. Dit kan best een uitdaging zijn, zeker op de BSO. Het belangrijkste is om te weten of het kind die jij opvangt allergieën heeft en welke niet-allergische prikkels zijn/haar benauwdheids- of astmaklachten verergeren. Bespreek dit met de ouder(s)/opvoeder(s) en vraag ze ook om het door te geven als daar iets in verandert. Verder geven we je graag een aantal tips, die je kunnen helpen bij het vermijden van prikkels (natuurlijk is het ook belangrijk te kijken naar wat haalbaar is op jouw BSO-locatie):
- Vermijdt de dingen waar het kind allergisch voor is.
- Zorg voor een goed binnenklimaat, let daarbij ook op de luchtvochtigheid.
- Draag geen parfum en geen sterke deodorant. Deodorantrollers zijn vaak minder sterk van geur.
- Zorg dat er geen rooklucht binnen kan komen op de groep. Rook je? Ben je er dan van bewust dat deze lucht ook in je kleding kan gaan zitten. En misschien is het ook mogelijk te voorkomen dat er direct of dichtbij bij de ingang van de BSO gerookt wordt?
- Ga je iets bakken op de groep of met de kinderen die je opvangt? Bak- en braadluchten kunnen benauwdheids- of astmaklachten verergeren. Vraag de ouder(s)/opvoeder(s) of dit ook geldt voor het kind dat jij opvangt. Is dat het geval? Bak of kook dan waar mogelijk in een andere ruimte en zorg voor een goede afzuiging.
- Ga je in de winter naar buiten met de kinderen? Bedenk dan dat kou benauwdheids- of astmaklachten kan verergeren. Vraag de ouder(s)/opvoeder(s) hoe hiermee om te gaan bij hun kind. Ook de wisseling van binnen naar buiten kan benauwdheids- of astmaklachten verergeren als de temperatuur binnen sterk verschilt van buiten.
- Ouders van kinderen met benauwdheidsklachten of astma krijgen vaak de tip om hun huis te saneren om zoveel mogelijk prikkels weg te halen. De tips die ze daarbij krijgen, kunnen ook handig zijn voor op de BSO-locatie. Meer informatie daarover vind je hier.
- Maak je uitstapjes met de kinderen die je opvangt? Denk ook dan even na over eventuele allergische of niet-allergische prikkels die je dan tegen kunt komen.
Astmamedicijnen en puffergebruik op de BSO
Als er behandeling van benauwdheidsklachten of astma nodig is, gebeurt dat bijna altijd met inhalatiemedicijnen, vaak puffers genoemd. Enerzijds zijn dat onderhoudsmedicijnen (ontstekingsremmers of luchtwegbeschermers genoemd), die het kind dagelijks inneemt. Vaak is dit ’s ochtends en ’s avonds en zul je daar op de BSO niet mee te maken krijgen. Anderzijds zijn dit de ‘noodmedicijnen’ (luchtwegverwijders). Deze dienen gegeven te worden bij toename van klachten, zoals benauwdheid, hoesten of een piepende ademhaling. In de BSO zul je vooral met noodmedicijnen te maken hebben.
De vraag wanneer deze medicijnen gegeven moeten worden, kan lastig zijn. Er kan een vast schema voor zijn (zeker in periodes dat de benauwdheids- of astmaklachten sterker aanwezig zijn), maar het kan ook zijn dat het nodig is zelf samen met het kind een inschatting te maken wanneer de klachten dusdanig zijn toegenomen dat het geven van de noodmedicijnen aan de orde is. Deze inschatting kan moeilijk zijn (dat geldt ook voor de ouder(s)/opvoeder(s)). Bespreek daarom goed met het kind en ouder(s)/opvoeder(s) welke klachten typerend zijn voor het kind en waar zij aan herkennen of het geven van noodmedicijnen nodig is of niet. Bij twijfel, bel de ouder(s) en laat de keuze aan hen.

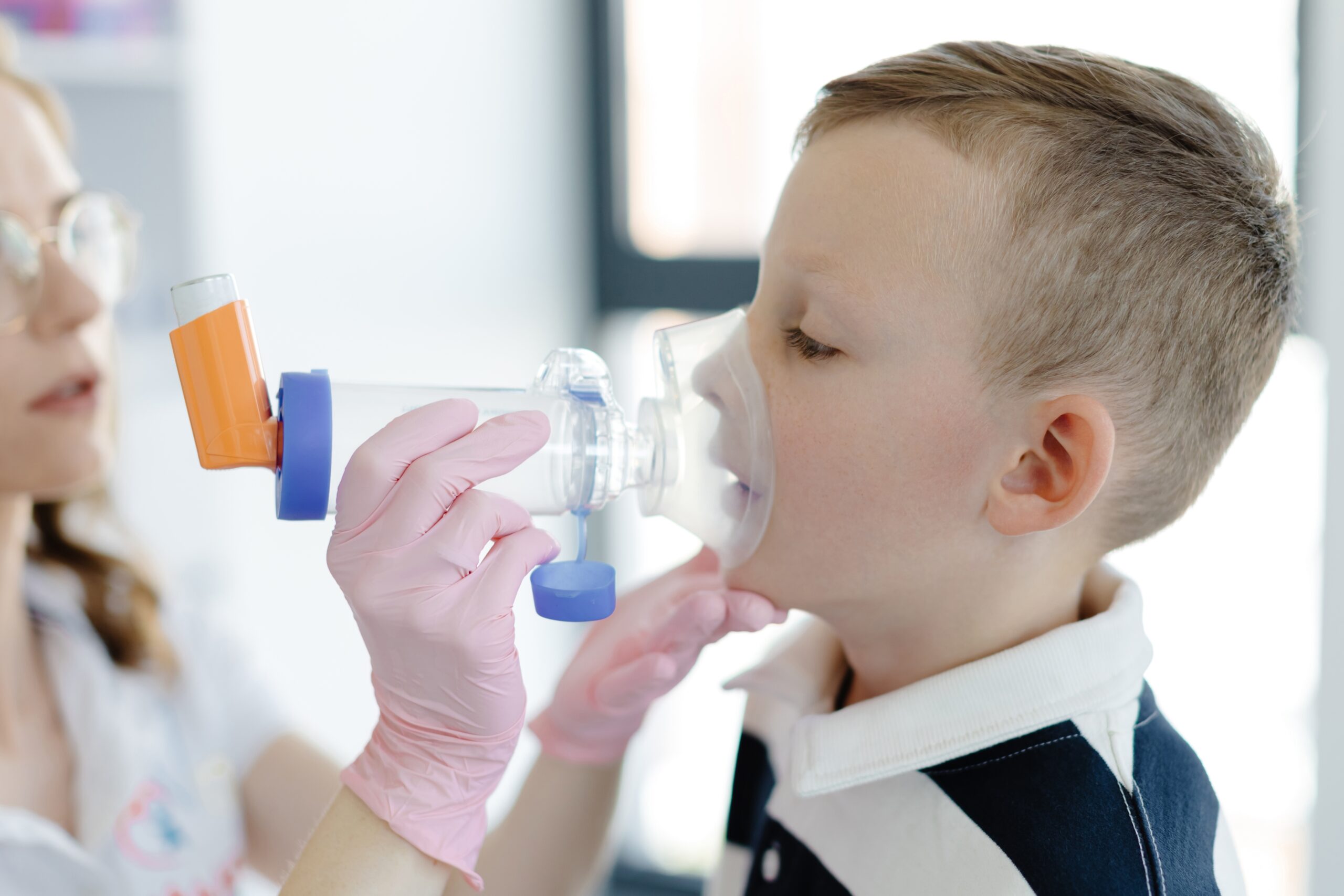
Als er astmamedicijnen ingenomen moeten worden op de BSO, zal het dus vooral gaan om de noodmedicijnen. Deze worden geïnhaleerd met een puffer (inhalator), eventueel met voorzetkamer (bij kinderen tot +/- zes jaar is dit zeker het geval). Indien nodig zit er op de voorzetkamer een neus-mondkapje. Zorg voor een rustige plek en laat het kind goed rechtop zitten of eventueel staan. Het kind dient het mondstuk van de voorzetkamer in zijn geheel met zijn/haar mond te omsluiten en de tanden erop te klemmen. Wordt er een kapje gebruikt, dan dient dit goed over de mond en neus geplaatst te worden. Bij het puffen moet de kin altijd een beetje omhoog gericht zijn. Na het puffen is het van belang het kind de mond te laten spoelen (bij gebruik van een kapje is het ook belangrijk het gezicht van het kind schoon te maken). Meer informatie over het toedienen van astmamedicijnen aan kinderen lees je hier. Het belangrijkste is natuurlijk dat je weet hoe je de medicijnen toedient en wanneer je dit moet doen. Hoe een puffer met voorzetkamer werkt, verschilt per type. De ouder(s) kunnen je dit het beste uitleggen en laten zien. Bespreek ook met de ouder(s) hoe de voorzetkamer en eventueel het masker schoongemaakt moeten worden. Bij twijfel kun je kijken op www.inhalatorgebruik.nl.
Tips voor het contact met het kind met benauwdheidsklachten of astma en zijn/haar ouder(s)/opvoeder(s)
Allereerst is het natuurlijk van groot belang om goed en duidelijk te communiceren met het kind zelf en met zijn/haar ouder(s)/opvoeder(s). Dus ga vooral het gesprek aan. Een aantal tips daarbij zijn:
- Vraag aan het kind en de ouder(s)/opvoeder(s) hoe zijn/haar benauwdheids- of astmaklachten eruitzien en welke prikkels de klachten verergeren. Benauwdheidsklachten en astma zijn per kind verschillend, dus zorg er als pedagogisch medewerker voor dat je goed weet welke prikkels klachten uitlokken. Vraag bijvoorbeeld:
- Welke momenten lastig kunnen zijn voor het kind of wat juist goed gaat.
- Waar rekening mee gehouden kan worden.
- Maak concrete afspraken met het kind en zijn/haar ouder(s)/opvoeder(s):
- Over wanneer medicijnen genomen moet worden. Vraag daarbij of het kind/de ouder/de opvoeder iedere dag als het kind komt aan wil geven of en wanneer medicijnen genomen dienen te worden.
- Over de mate van zelfstandigheid van het kind:
- Is het kind in staat zelf aan te geven wanneer de klachten toenemen en wanneer noodmedicijnen nodig zijn? Of is jouw hulp daarbij gewenst?
- Kan het kind zelfstandig de medicijnen innemen of is jouw hulp daarbij nodig?
- Over wanneer de ouder(s)/opvoeder(s) gebeld wordt (bijvoorbeeld bij welke klachten of wanneer medicijnen niet binnen een bepaalde tijd werken). Dit geeft het kind en ouder(s)/opvoeder(s) een veilig gevoel en voorkomt onenigheid achteraf.
- Over de plek van de medicijnen. Spreek met het kind en de ouder(s)/opvoeder(s) een vaste plek af waar ze de medicijnen neerleggen en zorg dat iedereen weet waar ze liggen. Geef aan dat het de verantwoordelijkheid van het kind en/of ouder(s)/opvoeder(s) is dat de medicijnen daar iedere keer bij binnenkomst neergelegd worden. Laten ze de medicijnen daar altijd liggen? Spreek dan met ze af dat ze regelmatig moeten controleren of er nog voldoende medicijnen in de puffer zitten en of de houdbaarheidsdatum niet verstreken is
- Maak een stappenplan samen met het kind en ouder(s)/opvoeder(s) waarin de gemaakte afspraken staan. Lamineer dit en zorg ervoor dat dit op een duidelijke plek te vinden is. Zowel voor het kind, de pedagogisch medewerker als voor eventuele invalmedewerkers

Meer tips voor als je een kind met benauwdheidsklachten of astma op de BSO hebt:
- Laat het kind uitleggen en voordoen hoe de medicijnen ingenomen dienen te worden en laat de ouder(s)/opvoeder(s) dit indien nodig aanvullen. Vraag ook naar eventuele schoonmaakinstructies. Zorg dat ook eventuele invalmedewerkers weten hoe de medicijnen ingenomen moet worden en of en welke hulp daarbij nodig is.
- Krijgt het kind medicijnen op vaste momenten? Zet dan een wekker op je telefoon hiervoor als herinnering.
- Vertel het kind dat hij/zij altijd naar jou of één van de andere medewerkers van de BSO toe mag komen als hij/zij benauwd is of andere klachten krijgt.
- Investeer extra in de relatie met ouder(s)/opvoeder(s) van het kind met benauwdheidsklachten of astma, zodat de ouders/opvoeders hun kind met een goed gevoel bij de pedagogisch medewerker achter kunnen en durven te laten.
- Zorg voor duidelijke informatie in het kind dossier, zodat een eventuele invalkracht ook op de hoogte is.
Vertellen over benauwdheidsklachten of astma op de BSO
Maak benauwdheidsklachten en astma bespreekbaar met de andere kinderen op de BSO (bijvoorbeeld in de kring). Zeker als het opvalt dat een kind wel eens benauwd is, vaker hoest, moet puffen of vaker ziek is. Bespreek van te voren met het kind en zijn/haar ouders/opvoeders of hij/zij hier zelf over wil vertellen. Vraag hem/haar dan ook wat hij/zij erover wil delen en hoe hij/zij dit zou willen doen. Maak er een gezamenlijk gesprek van, zodat niet alle aandacht naar het kind met benauwdheidsklachten of astma gaat. Heb je meerdere kinderen op de BSO met benauwdheidsklachten, astma, een allergie of een andere chronische aandoening? Dan kun je het ook algemener bespreekbaar maken en je niet specifiek op (de aandoening van) één kind richten. Heb je pedagogisch medewerker zelf een chronische ziekte? Het kan helpen voor de kinderen als jij hier open over bent, bijvoorbeeld door medicatie in hun bijzijn te nemen. Hierdoor maak je het hebben van een chronische ziekte en/of het nodig hebben van medicijnen normaal voor de kinderen.
Heb je een beeldscherm of digibord op de groep? Dan kun je bij het praten over benauwdheidsklachten of astma op de BSO onze webpagina’s gebruiken voor kinderen van 0-6 jaar en/of 6-12 jaar. Op deze pagina’s vind je ook kleurplaten om uit te printen.
Daarnaast zijn hier het boekje en de video’s van Anna heeft astma (voor kinderen vanaf ongeveer 4 jaar) beschikbaar. Hierin wordt op een kindvriendelijke manier uitgelegd wat (ernstig) astma is. Voor kinderen vanaf ongeveer 6 jaar is er ook de video Superhelden met astma, samen met de bijbehorende praatplaat Superhelden.

Hoe herken ik benauwdheids- of astmaklachten bij een kind?
Let op signalen zoals: sneller ademhalen dan normaal, moeite met praten (maar enkele woorden per ademteug), intrekkende borstspieren, neusvleugels die meebewegen, veel hoesten of piepende ademhaling, snel uitgeput zijn.
Bespreek met ouder(s)/opvoeder(s) welke klachten specifiek bij hun kind horen.
Welke prikkels kunnen astmaklachten uitlokken?
Zowel niet-allergische prikkels (bijv. verkoudheid, weersveranderingen, kou, rook, sterke geuren, stress of inspanning) als allergische prikkels (bijv. huisstofmijt, huisdieren, pollen, bepaalde voedingsmiddelen).
Vraag altijd aan ouder(s)/opvoeder(s) welke prikkels belangrijk zijn voor hun kind.
Hoe kan ik prikkels op de BSO zoveel mogelijk vermijden?
-
Vermijd bekende allergenen en sterke geuren (parfum, schoonmaakmiddelen).
-
Zorg voor een goed binnenklimaat.
-
Voorkom rook- of bakluchten in de groep.
-
Maak afspraken met ouder(s)/opvoeder(s) over buitenspelen bij kou of tijdens het pollenseizoen.
Hoe ga ik om met astmamedicijnen (puffers) op de BSO?
-
Bespreek met ouder(s)/opvoeder(s) wanneer en hoe de puffer gebruikt moet worden.
-
Zorg dat je weet hoe het specifieke type inhalator en voorzetkamer werkt.
-
Spreek een vaste plek af voor de medicijnen en leg afspraken vast in een stappenplan.
Bij twijfel: altijd de ouder(s)/opvoeder(s) bellen.
Hoe bespreek ik astma met het kind en de groep?
-
Overleg met het kind en ouder(s)/opvoeder(s) of en wat ze willen delen.
-
Maak het onderwerp bespreekbaar in de kring of algemeen bij meerdere kinderen met een aandoening.
-
Gebruik ondersteunend materiaal, zoals:
-
[Webpagina’s 0-6 jaar en 6-12 jaar]
-
Het boekje en de video’s Anna heeft astma (vanaf ±4 jaar)
-
De video Superhelden met astma en praatplaat (vanaf ±6 jaar).
-